圖:蘋果日報
「已有的事後必再有,已行的事後必再行,日光之下並無新事。」2003年沙士做成全球8千個病例,當中一成死亡。
15年前的沙士疫症讓人聞虎色變,很多人不願再提及此事,除了政府每年的「沙士英雄」勵志故事。
據聞,沙士當年出現寃案,有些搞錯了,不是沙士當沙士,人死後被燒掉,骨灰也不發還家人。
2003年10月因此而成立的衞生防護中心,似乎並沒有對沙士進行流行病學研究,反而,受影響較少的如美國,不斷研究老鼠會否受感染,和成為播菌元兇?這是因為,曾經發生過的,表示它可以再發生。而且,中國人喜歡吃野味的不文明作法,是促成沙士的原因。
本文只討論淘大個案,特別是受感染最嚴重的E座第七和第八號。
基本資料
沙士受感染者普遍在染病後兩日至七天內出現,但潛伏期可長達大約十天。淘大疫情起因是一位帶菌者在3月14日和19日到訪淘大和過夜。
沙士菌在腹瀉大便的存活期約為4天,在空氣中約為1至2小時,依附牆壁等約為1至2天。
沙士的人傳人的潛伏期( mean incubation period) 約為6.4天,由第一人傳至第二人的時間約為8.4天( mean serial interval)。
老鼠的受冠狀病毒感染的潛伏期約為2至5天。
Generally, virus titers peak within 2 days after infection and are cleared within 7 days。
官方的流行病學解釋
流行病學是研究衛生相關發展態勢或事件(包括疾病)的分佈及其決定因素,並將這項研究應用於疾病控制和其他衛生問題。
香港衛生署表示,「SARS 病如何傳播SARS 傳播主要途徑似乎為人與人之間的親密接觸(Close Contact)。(註二)」這沒有錯,但老鼠呢?
廖秀冬不同意老鼠是淘大疫情的理由:
一. 老鼠不可能由食水管外壁撒尿污染食水,就算水管有裂縫,水的正壓會阻止細菌進入;
二. 老鼠若污染天台的食水缸,食水內的氯氣可殺菌;
三. 容易接觸到老鼠的垃圾收集站工人和食肆工人沒有受到感染。
因此,她認為老鼠帶菌的假設沒有科學根據。
淘大疫情的實際日期是3月21日,但楊永強在4月1 日才知道沙士病人會腹瀉和有機會透過污水渠傳播細菌(註4)。政府的深入人心的解說至今沒變(註5),但它刪除了它所說的世衛「證實」了它的「U形聚水管… 受污染污水道..天井氣效應」的2003年5月16日報告。
但當時,世衛文件(2003.11)只是提及(註6),並無證實,香港政府的2003年10月的專家報告『汲取經驗,防患未然』也不同時提及世衛報告引述老鼠可能是主動帶菌者的學術論文。它只是「Consensus document on the epidemiology of severe acute respiratory syndrome (SARS)」,單是這點,也足以論斷『汲取經驗,防患未然』學術破產。
香港當年的流行病學專家是曾浩輝,廖秀冬受董建華委任(註3)以個人專業身份調查沙士的傳播方式。廖秀冬八面玲瓏,唯一的敵人是楊永強。因此,她在2004年8月給立法會專責委員會的書面證供,附件二,代表了政府的流行病學上的認識。
一. 空氣傳播
由於疫情沒有傳播到商場等地,因此,不可能是透過空氣傳播。(即病毒透過較少水沬隨風飄散。
二. 固體廢物
E座低層住宅沒有因鞋底塵埃帶菌而受感染,因而不能觸發如此大型的疫情。
三. 污水渠
污水渠有表面的滲漏,居民表示時常嗅到異味。沙士細菌可在污水渠存活多久則要由衛生署提供資料。
假設A
病毒透過污水渠的水珠傳播。
假設B
天井的煙囪效應。2003年4月政府以染料沖下E座7號與8號之間的污水渠,並無發現滲漏。但由於這批PVC喉已使用超過十年,政府不敢進行加壓測試。
2003年4月4日進行了煙霧測試,天井效應相當明顯。
政府在第13層釋放跟蹤氣體,在第33層測到已稀釋了100倍,而在第7層則量度不到。
假設C
U形聚水器問題。政府做了8個單位的U形聚水器檢查,發現當中的一個水乾。政府因而相信污水珠透過U形聚水器進入單位。(這明顯與政府報告『汲取經驗,防患未然』的疫情爆發期,E座大部份U型聚水器已乾涸有出入。)
假設D
沖涼房的抽氣扇將污水渠水珠抽進室內。
假設E
帶菌污水流到地底大水溝後,將細菌依斜井傳到其他座數。
她的結論
10.1 污水渠內的沙士細菌毫無可疑地( all with non –refutable reasons ) 透過水珠大量地傳向第一期的淘大居民。
10.2 水珠不會影響途人。假設符合E座的災情最嚴重,A、B、C、D次之,F座不受影響的事實。
(筆者按,政府直至2004年8月並無做過沙士傳播的嚴謹鑑證。)
爭議核心
楊永強直至2004年1月 還是堅持老鼠不會受沙士感染。這即是說老鼠不會在體內大量繁殖沙士病毒。
『以上調查結果顯示,老鼠並沒有感染或發病的跡象。政府在二○○三年四月十七日發表淘大花園爆發「沙士」的調查結果時說明在老鼠發現病毒,報告亦指出由於老鼠沒有感染或發病的跡象,因此報告的調查結果只帶出淘大花園的環境污染,以及在淘大花園的爆發中,蟲鼠極其量只是被動的載菌物體。』
吳錦祥假設
吳錦祥醫生認為老鼠是淘大疫情的元兇。吳錦祥醫生是流行病學專家,其大般意見為:「污水傳播最大的問題是病毒只能生存兩日,如何能在這麼短的時間令百多人染病?那要多少病毒才足夠?要知道最初十天得病的都是由腎病患者傳染的 primary case,不是人傳人的(因為不夠時間)。由地下的污水渠傳到別的單位和座數亦很難成立,淘大樓高36層,地下到最高點有100米,抽氣扇怎能有這樣大的吸力?如果病毒聚在樓下,那低層應較高危,但現實正好相反。8單位比7單位更高危也沒道理,因為8單位的污水渠和7單位是獨立的,要到地下才連接起來。總之如沒有 amplification,一個人不能排出那麼多病毒擴散那個遠。別的座數發病比E座遲2-4天,超過病毒生存期,因此是新鮮出產的,不是從腎病患者身上得來的。一旦病毒進入水中,再化成水滴(droplet) 幾乎不可能,再強的吸力也不能(這是簡單物理)傳播沙士的水滴都是生物製造的。
不平均應該是7多8少,因為8號渠沒有病毒(筆者找不到這記載),現在正好相反,可見和水渠傳毒無關。天井氣流根本無可能,因為dilution太多,而且怎樣解釋低幾層的7,8單位都有case。天井氣流只會升高,怎會下降?」
吳錦祥醫生堅持,搞清楚老鼠是主動還是被動帶菌者很重要。 如果是被動,即是手手腳腳帶有病毒,那數量不大,不能傳染很多人。如果是主動,即是老鼠受到感染,便可以在身體產生大量病毒,傳染很多人。老鼠受感染就會有抗體,除了在血液裏找到病毒,抗體是感染的唯一証據。但這些證據會隨著老鼠復原而在數月後消失。
他在4月2日,3日向楊永強、廖秀冬和董建華面陳意見,要求政府通知淘大居民關窗防鼠。其意見不受接納,遂於英國醫學雜誌《刺胳針》的2003年8月發表其研究。
他首先引用世衛報告,指出今次疫情不是由隨風飄浮帶病毒引爆。
吳錦祥醫生論證其老鼠主動帶菌 (rat vector )的假設理由為:
一. 沙士是由菓子狸變種傳給人的;
二. 淘大現場收集老鼠糞、猫、狗等動物被驗出帶菌;
三. 淘大人口密集,衛生環保局差;
四. 老鼠可透過污水渠爬入住戶;
五. 廁所,但不是睡房找到沙士,這應不是由住民做成的;
六. 淘大患者的病情與其他的不同,腹瀉和發病嚴重得多;
七. 冠狀病毒很容易變異。
吳錦祥醫生同時表示其假設有兩個版塊尚未完成:
一. 淘大捉到的4個老鼠沒發現受到沙士感染(sign of active disease)。
二. 人傳鼠和鼠傳人的方法尚定清楚。
三. 這樣大量的爆發需要大量受感染老鼠作中介。
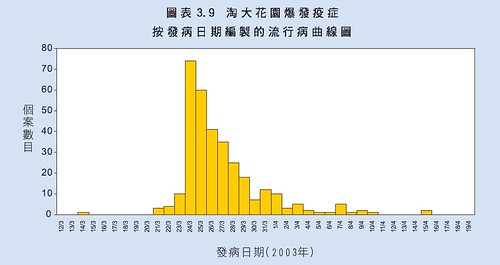
流行病曲線
吳錦祥進一步以流行病曲線支持其假設。「epidemic curves 的Ro 是第一代傳染的能力,即是一個患者可以傳給多少人 ,沙士是2-4,不算高。幾個不同Ro都不能reproduce 淘大的 epidemic curves,要加入老鼠才有點像樣。R1, R2, etc. 第一代一是死了,或入院,或復完,不會無限期傳染人的。第一波很少人傳人,因為時間要10天以上。——-是 hit or miss. 淘大有150戶人受感染,不須要很多老鼠。」
老鼠會否受感染?
袁銘志先生(食物環境 生署防治蟲鼠事務諮詢組防治蟲鼠主任主管):「呃,是。起碼那裏的情況,鼠患的痕跡應該比較多。」
李柱銘議員:「多過你們捕捉到的那些?」
袁銘志先生:「多過我所見到的。」
李柱銘議員:「那如果老鼠可能是傳播SARS的媒體,你不去防範牠,豈非很危險?」
袁銘志先生:「當時在那個會議上(4月4日),就沒有討論過要怎樣提供意見給市民,怎樣去防鼠之類,沒有討論過這一點。」
曾浩輝醫生:「當時,——-我們亦不知道在老鼠裏面會不會繁殖(病毒)。」 (註七)
後來的證明(註八)
2004年7月,老鼠腸中發現gRNA,更重要的是sgRNA,表明SARS-CoV在老鼠體內不斷複製。在受感染後的第28天,高抗體滴度支持老鼠是主動帶菌者。
「The presence of gRNA and, more importantly, sgRNA in the lungs and intestines shows that SARS-CoV replicated in these tissues. Furthermore, the high neutralizing antibody titers on day 28 p.i. are supportive of an active viral infection.」
2005年8月,發現了老鼠用的沙士疫苗,但不能用在人的身上。
「In summary, an inactivated SARS-CoV vaccine, produced with a technology that has a safety record established by immunizing hundreds of millions of persons, protects mice from challenge with SARS-CoV.」
2006年8月,在高劑量沙士下,老鼠開始在第2天出現病毒,在4天至8天內死亡;但在低劑量環境下,老鼠只會輕微體重減輕,脫毛,復原很快。
「Importantly, despite significant weight loss, infected Tg+ AC63 mice eventually recovered from the illness without any mortality. The severity of the disease that developed in these transgenic mice—AC70 in particular—makes these mouse models valuable not only for evaluating the efficacy of antivirals and vaccines, but also for studying SARS coronavirus pathogenesis.」
2007年1月,MA15病毒的可用性將增強SARS小鼠模型的使用, MA15感染會導致老鼠發病,死亡和肺部病變,支持老鼠主動向人類傳播沙士的假設。「
「The availability of the MA15 virus will enhance the use of the mouse model for SARS because infection with MA15 causes morbidity, mortality, and pulmonary pathology.」
2008年6月,美國的棉花鼠 (Cotton Rat)有一品種不受感染,有一品種受感染,但只在成年老鼠中出現。
香港的老鼠品種與特區高官同類,容易受感染。後來的外國研究填補了吳錦祥醫生假設的缺少板塊(沒有一個來自香港)(政府已成立4億5千萬的研究基金——-『防患未然』)
2004年7月的「Mice Susceptible to SARS Coronavirus」的論文,說明政府在2004年8月給立法會專責委員會的書面證供(附件二),若不是無知,就是隱瞞事實,也間接說明,立法會的專責委員會的胡鬧。
政府在2003年6月的報告中看到,疫情明顯集中在第八號單位,是8 號(73%)和7 號(42%),測試顯示E座四樓附近污水渠排氣管有洩漏問題,其後當局在該處發現一條顯眼大裂縫。而在這33層的E座,第七號第16層的下傳影響明顯地低於第八號。這是有空氣傳播論和老鼠論需要回答的問題。
待到世衛追蹤病毒時,淘大已經洗了太平地,「 世衛專家亦曾徹底在淘大花園受「沙士」影響的單位、單位之間的出口、走廊、天台、地下大堂及排污渠口進行測試,並未發現有「沙士」病毒的痕跡或有病毒基因的物質。」
公眾宣傳
政府在沙士期間一直呼籲民眾打開窗戶,讓空氣流通,絕口不提老鼠(註8)。直至很後期,才輕描淡寫地提醒市民要防治蟲鼠。
衛生署在4月17日的主要報告中表示「而蟲鼠在這次疫潮中亦很可能只不過是病毒的被動載體。」
後記及補充
——沙士如何會停止我也不十分明白,不過正如伊波拉一樣,只要隔離帶菌的人和老鼠,沒有新的susceptible target 就會停止。
——老鼠不是健康帶菌者,他們會受到感染,不過不是大病,一個星期左右復完,之後就有抗體,不會再帶菌。
——老鼠病好了便再沒傳染性,個人衛生提高了也減輕社會傳染。沙士其實不是那麼高傳染性,比感冒還低。感冒都會過去,何況沙士?
——老鼠的活動範圍很小,不像人能通處走,你看淘大花園的感染局限於幾條公路之間,只有少數走到德福花園。
——老鼠不是大規模群居的,是一窩窩的。人傳人比老鼠傳人有效得多。淘大老鼠離不開淘大,因為四周有車道隔開。
——老鼠沙士抗體不是那麼容易化驗的,不能用人的抗體試劑,要特製的,吳醫生相信當時政府沒有這個能力,外國才有,亦不普及,買不到的。
當時的老鼠是漁農處的獸醫化驗的,吳醫生當時要求楊送老鼠血俾袁國勇驗,袁國勇也答應,但楊沒有做。袁國勇表示可到外國購買驗劑。
——沙士病毒存在野生動物之中,是偶然機會經果子狸和老鼠傳給人類。
——沙士病毒十分類似冠狀病毒,在當時,它的種菌十分複雜,因為它不能用人類的介體,當年只有港大實驗室有能力做,政府沒有這能力。
——糞渠內有大量病毒機會不大,因為常常會被沖走。而且沖厠鹹水都有加chlorine,可以殺死病毒。
備註
註一
Evaluation of Cotton Rats as a Model for Severe Acute Respiratory Syndrome
2008 June
Experimental studies were conducted to evaluate two species of cotton rats, Sigmodon hispidus and Sigmodon fulviventer, as a model for severe acute respiratory syndrome (SARS).
The results indicated that the cotton rat species, S. hispidus and S. fulviventer, were not a useful model for either SARS-CoV infection or disease. This observation was supported by the absence of any signs of illness, the failure to consistently demonstrate virus in the blood and tissues, and the absent of any notable histopathology. However, infected animals were capable of producing neuralizing antibodies against SARS-CoV, suggesting the serocon-version did occur.
The possibility that they died from SARS-CoV was excluded by the failure to detect virus in necropsied tissues using the Vero cell assay. In addition, a similar pattern of mortality was observed in the UTMB cotton rat colony. Of the 10 animals that survived until day 21 P.I., none showed signs of illness and blood samples taken on day 21 were negative for SARS-CoV antibody. No further experiments were performed with cotton rats from the UTMB colony because of the questionable health status of the colony.
Likewise, neutralizing antibody was not detected on day 21 post-exposure to 106 TCID50 of SARS-CoV, thus indicating that this species was not susceptible to infection using this dose of virus. In contrast, in two subsequent experiments, S. fulviventer became infected following exposure to the same dose of virus as indicated by the detection of antibody in animals on day 21 post-exposure to virus. Even though infection was demonstrated, none of the animals showed signs of illness, nor was there any conclusive evident of viral replication in selected tissues. The reason for the difference in susceptibility of the two species to SARS-CoV is unknown. The sex and age of the two species was the same. While the generation of the animals could have differed, the possible influence, if any, on susceptibility is unknown.
2004 年 1 月 13 日
註三
廖秀冬博士告知專責委員會,在2003年4月1日的 督 導 委員會會議上,行政長官要求她盡快進行詳細調查,尋找可能導致疫症在E座擴 散的環境因素。 環 境運輸及工務局專責小組 於 2003年4月1日成立,在她領導下進行調查。該專責小組的成員包括環境運輸及工務局、環保署、機電署、渠務署及建築署的職員。
註四
發出搬遷令
8.24專責委員會察悉,曾浩輝醫生與多部門小組在2003年3月31日再次到訪淘大花園。生署及環保署的職員進入E座7號和8號的受訪單位檢查地台排水口。環保署及機電署在升降機槽進行氣流實驗,並收集環境樣本。據楊永強醫生所述,2003年4月1日早上,環境運輸及工務局局長廖秀冬博士向他表示,她轄下與生署職員協作的小組就E座升降機通風系統及污水排放系統得出一些初步調查結果。當廖博士把初步調查結果告訴他後,他感到事態不尋常,因為他在較早時候獲悉,部分沙士病人的糞便樣本在進行聚合鏈反應(下稱「PCR」)測試後,對沙士冠狀病毒呈陽性反應。他們於是懷疑污水排放系統可能是導致沙士在E座垂直樓層擴散的原因。
3月15日董建華在每周高官會議中表示,應每天向市民提供疫情訊息、應向市民提供預防指引、應向國際組織密切合作。
2003年10月的專家報告『汲取經驗、防範未然』引用4月18日的世衛意見表示:「U形聚水管…..天井氣效應…..有關研究找不任何流行病學或化學證據,證明綜合病的病毒可由空氣,水或受污染的京懸浮塵粒傳播。」
——- U形聚水管… 受污染污水道..天井氣效應…世衛一隊環境衛生專家小組曾為這個社區進行獨立調查,並於5月16日發表報告,亦證實上述報告
註六
Consensus document on the epidemiology of severe acute respiratory syndrome (SARS)
Peiris et al reported watery diarrhoea in 55 (73%) of 75 cases from the Amoy Gardens outbreak.3 The onset of diarrhoea occurred at a mean 7.5 days of illness with a maximum frequency of 6.3 stools per day. Diarrhoea was less frequent in other series; 38% of 138 SARS cases were associated with large volume diarrhoea at the Prince of Wales Hospital15 and 16% of 1315 cases on the Hong Kong SAR Hospital Authority database.
The transmission of SARS in the Metropole Hotel and the Amoy Gardens12 has been attributed in part to environmental contamination, with a possible animal vector19 contributing to the spread of the virus in the Amoy Gardens outbreak.
The Amoy Gardens outbreak The Amoy Gardens cluster is a "superspreading event".
40 The index patient in the Amoy Gardens outbreak was a 33-year-old man who lived in Shenzhen and visited his brother in Amoy Gardens regularly. He had chronic renal disease, which was being treated at the Prince of Wales Hospital. He developed SARS symptoms on 14 March 2003. On 14 March and 19 March he visited his brother who owned a flat in Block E of Amoy Gardens. He had diarrhoea at that time and used the toilet there frequently. His brother, his sister-in-law and two nurses who attended to him at the Prince of Wales Hospital subsequently developed SARS. Dry U-traps in bathroom floor drains provided a conduit for contaminated sewage droplets to enter households. A significant virus load had built up in the sewer system as an increasing number of SARS cases with diarrhoea excreted virus. Virus was aerosolized within the confines of very small bathrooms and may have been inhaled, ingested or transmitted indirectly by contact with fomites as the aerosol settled.
19 Ng SKC. Possible role of an animal vector in the SARS outbreak at Amoy Gardens. Lancet, 2003, 362:570–572.
註七
8.43廖秀冬博士向專責委員會表示,吳錦祥博士似乎對老鼠的認識甚少。例如他分不清溝渠老鼠和天台老鼠的分別。吳博士亦假設老鼠在水管上站 小便,因而令食水通過「滲透作用」受到污染。廖博士指出,由於水管表面並非半滲透薄膜,故不可能有任何「滲透作用」。她表示,這些是顯淺的常識,其他與會者似乎也對吳博士在會上的言論感到愕然。
「8.44 曾浩輝醫生向專責委員會表示,他記不起有否出席2003年4月4日與吳錦祥博士舉行的會議,因為在疫症爆發的數月間發生了很多事情。」
艾勵新獸醫師又向專責委員會表示,雖然吳錦祥博士或曾就這種新冠狀病毒可能引起的病理變化提出假設,但對於吳博士在其陳述書中指「我向艾勵新獸醫師描述可能出現的病理變化」,他認為吳博士的陳述書頗自以為是。
曾浩輝醫生:「當時我們在看很多不同的可能性。我自己在當時,如果是說直至4月5日為止,我自己最相信的都是排污渠的問題,因為我們有些初步證據,就是把排污渠和SARS病的關係勾劃出來。老鼠方面,是其中一個可能性,我們一直都沒有抹煞,所以一直都做很多工作,進行調查,看看老鼠究竟在傳播SARS的作用是怎樣。老鼠當然是另外一個可能性。我自己個人覺得,老鼠的可能性是低一點,因為老鼠方面跟我們調查的觀察有少許出入,可以這樣說。無論在病發模式流行病學病發模式方面,又或者是我們和居民......直接問他們或者做問卷,問他們有沒有見過老鼠方面,再者加上我們食環署的同事親自到現場觀察老鼠方面,這三方面的證供似乎比較......老鼠的hypothesis是比較弱一點,我當時仍然認為排污渠會是第一位,可以這樣說。」
曾浩輝醫生:「呃......這個......我也解釋過老鼠糞便裏面如果找到病毒,並不代表牠是帶病毒的一個介體,可以這樣說。當時,我們未有證據顯示老鼠會將那個病毒放大很多很多倍,那個病毒,我們亦不知道在老鼠裏面會不會繁殖。所以,其實如果你說當排污渠出現問題,裏面有很多病毒的時候,如果你說有些、老鼠走過,沾了一些在身上,或者牠吃了一點,再排出來,這亦不奇怪。所以,就算你說在老鼠糞便裏面,找到一些SARS病毒的基因,我想如果你結合我們其他所描述流行病學方面、現場觀察方面和居民接觸方面得到的資料,我也仍然會將排污渠的可能性放在首位,而老鼠那個是低的。」
The mice were assessed for clinical disease and weight loss. Subtle clinical disease was observed in some of the mice; four mice had ruffled fur for >3 days, including mouse 12, which had qualitatively high levels of gRNA and sgRNA in its lung(Figure 1B). No respiratory distress or diarrhea was observed throughout the study. The virus-inoculated mice tended to gain less weight than the mock-inoculated mice (Figure 2A). In addition, 3 of 15 mice lost 5%–6% body weight 3 days p.i., and 1 of 9 mice lost 6% body weight on day 7. Overall, six mice exhibited either mild clinical signs or weight loss throughout the study, while mock-inoculated mice remained unaffected. This finding suggests that SARS-CoV caused a subclinical infection or a very mild disease in mice.
Three SARS-CoV–inoculated and one mock-inoculated mouse were euthanized 3, 5, 7, 10, and 28 days postinoculation (p.i.).
However, S sgRNAs produced after entry were detected at 16 h and 5 d after SARS-CoV inoculation. Additionally, gRNA qualitatively increased after entry of the virus. In contrast, sgRNA was not detected in nonpermissive murine (L2) or human (MRC5)cell lines, and gRNA fell below detectable limits by 5 d.
https://www.ncbi.nlm.nih.gov/pubmed/17222058
These observations suggest that mice infected with MA15 die from an overwhelming viral infection with extensive, virally mediated destruction of pneumocytes and ciliated epithelial cells
http://jvi.asm.org/content/81/3/1162.full
High virus titers were detected in the lungs and brains of transgene-positive (Tg+)mice on days 1 and 3 after infection.
Lower virus titers were also detected in other tissues, including blood.
Generally, virus titers peak within 2 days after infection and are cleared within 7 days.
註九